Statistiques
Il n’y a pas d'études unanimes pour répondre à cette question. Beaucoup de causes différentes pourraient venir l’expliquer : les difficultés d’approvisionnement, les substances qui changent très vite, la fermeture des frontières avec la pandémie, la crise du logement, la hausse des problématiques de santé mentale, etc. Par ailleurs, l'héroïne est devenue très dure à se procurer, et d’autres substances sont entrées sur le marché avec un coût réduit de production.
Sources : Gouvernement du Canada et INSPQ
Les substances et leurs effets
Faire des mélanges, c’est prendre un plus grand risque puisqu’on ne peut pas prévoir l’effet de la combinaison des substances car les effets de chacune sont alors souvent multipliés et intensifiés. Les mélanges augmentent également le risque de surdoses.
Source : Le Blender par l'AQPSUD
Le speed appartient à la catégorie des stimulants, les comprimés contenant généralement de l’amphétamine et de la méthamphétamine. Cependant, comme il est issu de la fabrication clandestine, il y a toujours des risques que les comprimés puissent contenir des traces d'opioïdes dues à la contamination croisée.
Sources : CCDUS
Il existe trois catégories principales de substances :
- les stimulants (= accélération du système nerveux central) dans lesquels on peut notamment retrouver la nicotine, la caféine, amphétaminiques, amphétamines, méthamphétamines, cocaïne ;
- les perturbateurs (= altération du système nerveux central) dans lesquels on peut notamment retrouver le cannabis, la MDMA, ecstasy ;
- les dépresseurs (= ralentissement du système nerveux central) dans lesquels on peut notamment retrouver l’alcool, les benzodiazépines, les opioïdes, GHB.
Sources : AIDQ et Gouvernement Québec
Tous mélanges de substances psychoactives, même en petites quantités, peuvent entraîner des complications. Ces complications peuvent conduire à une intoxication sévère ou à une surdose pouvant être mortelle, par exemple, consommer deux dépresseurs tels l’alcool et les benzodiazépines.
Avant toute consommation, il est préférable de s’informer sur ce qu’on consomme, et d'avoir une trousse de naloxone à portée de main et de mettre en place un filet de sécurité, tel que de ne jamais consommer seul afin de réduire les risques.
Source : Éduc'alcool
La méthadone est un opioïde de prescription. La consommation de méthadone et d'autres opioïdes est donc risquée, car il s'agit d'un mélange additionnant deux substances de la même catégorie,ce qui augmente les risques de surdose.
La particularité de la méthadone est qu’elle reste présente très longtemps dans l’organisme (sa demi-vie peut varier de 15 à 55 heures, selon la fréquence de prise dans le temps) notamment lors des périodes d’ajustement des doses. Les personnes qui font usage d’autres opioïdes simultanément à la prise de méthadone augmentent donc leur risque de dépasser leur seuil de tolérance et faire une surdose.
Pour plus d’information sur les intéractions entre les drogues et les médicaments, consultez votre pharmacien ou un médecin prescripteur (ex. celui qui vous a prescrit de la méthadone).
Source : CAMH
Lorsque l'approvisionnement de votre corps en opioïdes est interrompu trop rapidement, vous pouvez tomber en sevrage et ressentir des symptômes physiques (sueurs froides, symptômes de fièvre, diarrhées, nausées) mais aussi anxieux, irritable et déprimé. Vous pouvez avoir de fortes envies de consommer et ressentir d'autres symptômes douloureux.
Source : CHUM
Les opioïdes
Le trouble lié à la consommation d'opioïdes (TCO) est également appelé dépendance aux opioïdes.
La consommation d'opioïdes affecte le système dopaminergique du cerveau, responsable du contrôle des concentrations de dopamine. Les opioïdes activent donc le système de récompense du cerveau, est c’est la principale raison pour laquelle certaines personnes consomment cette substance de manière répétée.
En particulier lors des premières étapes de la dépendance à cause des sensations euphoriques qu’elle génère Les opioïdes peuvent mener à une dépendance physique et psychologique, avec une rapide augmentation de la tolérance.La dépendance physique peut alors mener à des symptômes de sevrage lorsque la personne qui en consomme n’a pas assez de substance par rapport à sa tolérance. Il est à noter que ce ne sont pas toutes les personnes qui consomment des opioïdes qui développent un TCO.
Source : L'addiction aux opioïdes : comment l'expliquer ?
Le fentanyl est un opioïde très puissant, qui peut être prescrit sous forme de timbres pour des personnes avec des douleurs chroniques et ayant déjà consommé d’autres médicaments opioïdes par le passé, ou être administré en dose contrôlée lors d’interventions médicales. Il est de 20 à 40 fois plus puissant que l'héroïne et 100 fois plus puissant que la morphine, ce qui accroît considérablement le risque de surdose accidentelle. Il est inodore et sans goût.Il est également fabriqué dans des laboratoires clandestins et vendu de manière illicite.
Le fentanyl agit sur le système nerveux central en engourdissant le cerveau et en ralentissant le fonctionnement du corps.
Source : Gouvernement du Canada
La durée des effets des opioïdes dans le corps dépend du type spécifique d'opioïde, de la forme d'administration, de la dose, et de la tolérance individuelle de la personne. En général, les effets immédiats des opioïdes peuvent varier de quelques heures à 24 heures (dans le cas des opioïdes à libération prolongée). Une vigilance accrue doit être faite notamment sur la prise de méthadone et de buprénorphine en raison de la longue durée de métabolisation (en jargon pharmaceutique, on dit que ces molécules ont une longue demi-vie) pouvant aller jusqu’à 55h.
Source : Gouvernement du Canada
Au Canada, la majeure partie du fentanyl est fabriquée illégalement et vendue sous forme de roche, de poudre ou en comprimés. On peut également le trouver mélangé à de l’héroïne, ou dans d’autres substances généralement dû à une contamination croisée: de nombreux cas de surdoses ont été signalés parce que les consommateurs ignoraient la présence de fentanyl dans leur produit.
Il est prudent d'avoir une trousse de naloxone à portée de main même si vous ne consommez pas des opioïdes, ceux-ci pouvant se trouver dans toute substance psychoactive La naloxone réduit temporairement les effets de la surdose en attendant l'arrivée des secours.
Sources : Gouvernement du Canada et CAMH
Facteurs de risques et mesures de prévention
Une multitude de facteurs peuvent provoquer ou précipiter une surdose chez une personne . Selon la loi de l’effet (Zinberg, 1984), l’effet d’une substance sur une personne sera déterminé selon 3 variables : le produit, l’individu et le contexte. Ces variables se déclinent à leur tour en plusieurs facteurs à considérer.
- Pour le produit : la quantité , la pureté et les mélange de la substance, (ex: plusieurs dépresseurs pris en même temps - alcool et benzodiazépines; prise de stimulants et dépresseurs)
- Pour l’individu : problèmes de santé existants, poids, sexe, prise de médicaments ayant effet sur les reins, par exemple.
- Le contexte : dans lequel une personne consomme a un impact sur l'effet de la substance. Les différents facteurs compris sont l'ambiance, l'endroit, le moment de la journée, si elle a mangé, si elle a dormi, les relations avec les autres personnes présentes ainsi que les conflits.
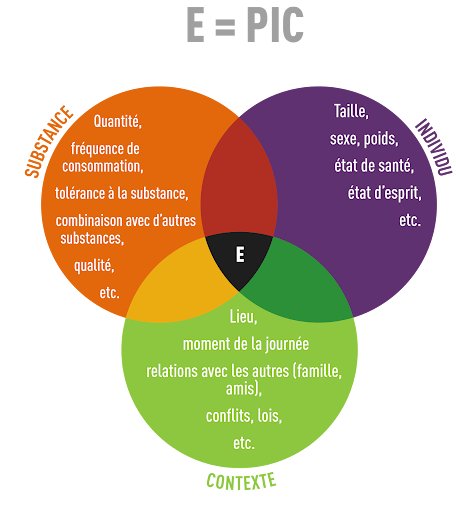
Par exemple, une même substance peut avoir un effet plus fort chez une personne selon son mode d’administration (facteur substance), si elle éprouve des problèmes de santé (facteur individu) ou si elle consomme lorsqu’il fait très froid ou chaud (facteur contexte). Plusieurs de ces facteurs ne peuvent pas toujours être pris en compte dans les analyses des cas de surdoses mortelles, rendant les résultats parfois difficiles à interpréter.
Sources : MSSS et Le fil
Pour vérifier si votre produit contient une autre substance que celle qui est désirée, vous pouvez vous informer auprès des services d’analyse de substance de votre région. Vous pouvez également vous informer auprès des organismes en réduction des méfaits pour connaître les différents outils de prévention disponible, et recevoir les informations nécessaires pour bien les utiliser.
Sources : Le Grip ; Gouvernement du Canada ; Get your drugs ; Substance Drug Checking
Sources liées à Montréal : Cactus ; Spectre de rue
Sources d'autres régions : Sabsa (Capital Nationale) ; COCQ-SIDA (Estrie) ; BRAS (Outaouais)
Protocole d’intervention en situation de surdoses
Pour reconnaître les signes et symptômes d’une surdose d'opioïdes il faut observer si :
- la somnolence est importante
- la respiration est très lente, difficile voire presque inexistante
- ronflements, bruits bizarres de respiration
- lèvres et bouts de doigts bleutés
- peau froide et moite (humide)
- pupilles pinées (en tête d’épingle).
On rappelle évidemment que si des signes de surdose sont présents il faut : STIMULER LA PERSONNE (par le bruit puis la douleur) et AGIR.
Source : Gouvernement du Canada
Oui, toute consommation d'opioïdes peut entraîner une surdose. On peut penser que fumer une substance est moins dangereux que de se l’injecter, mais fumer reste une des méthodes d’absorption les plus rapides. Il est donc essentiel de rappeler l'importance de ne pas consommer seul, d'avoir toujours à porté une trousse de naloxone, et de contacter le 911 en cas de doute après la consommation.
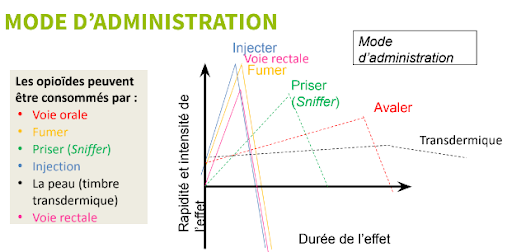
Source : Gouvernement du Canada
En cas de suspicion de surdose, si la personne est inconsciente le protocole demeure inchangé “Pas de réponse est égal à agir” : Une fois les lieux sécurisés, appelez le 911 et administrez une première dose de naloxone
je ne trouve pas que ce soit la réponse a la question.
Source : Gouvernement du Canada
Dans l’hypothèse ou la personne ne peut vraiment pas rester sur les lieux, il est primordial d’appeler le 911 et d’insister sur le fait que la personne est inconsciente et ne respire pas. = attendre l’arrivée des secours et en contradiction avec la question
Il est important de noter que vous n'êtes pas obligés de vous identifier lorsque vous portez secours à une personne en danger et vous êtes protégé par la Loi du bon samaritain.
Source : Gouvernement du Canada
La naloxone est un médicament qui peut temporairement neutraliser les effets d'une surdose d'opioïdes (renverser les effets de 20 à 90 minutes selon l’importance de la surdose et les substances consommées). Elle est donc efficace en cas de cocaïne contaminée au fentanyl car elle renverse les effets de l'opioïde mais elle n’agira pas sur les effets de la cocaïne.
Source : CAMH la cocaïne ; CAMH la naloxone
En cas de suspicion de surdose, quelque soit son origine, le protocole reste le même :
.png)
.png)
Il n'existe pas d'antidote au GHB, une attention médicale est requise en cas de surdose. Si toutefois une consommation d'opioïdes était impliquée ou une contamination aux opioïdes, la naloxone pourrait renverser les effets des opioïdes.
Source : CAMH le GHB ; Public Health Sudbury & Districts ; Info Surdose
911 et ambulance
On appelle les secours après avoir confirmé la surdose en sécurisant les lieux, reconnaissant les signes et en cas de non réponse à la stimulation. Il faut présenter la situation à l’opérateur, partager sa position et rester à l'écoute des questions et instructions. Soyez attentif et calme lorsque vous répondez aux questions. Le 911 est là pour vous guider: si vous êtes agressif, la police pourra arriver sur les lieux et retarder l’intervention des paramedics. Grâce à votre appel, vous n'êtes plus seul dans cette situation délicate.
.png)
.png)
Source : Bulletin du RCCET
S'il n'y a personne autour de vous pour communiquer avec les secours, suivez ces étapes : administrez une première dose de naloxone et pratiquez la réanimation cardio-respiratoire (RCR) pendant 3 minutes. Si la personne ne se réveille pas après 3 minutes, donnez une deuxième dose de naloxone et continuez la RCR pendant 3 minutes supplémentaires.
Une fois ces étapes passées, si possible, essayez d'appeler à l'aide en restant près de la personne en surdose. Si vous disposez encore de naloxone, répéter le protocole tout en restant attentif à votre environnement pour repérer d'éventuels secours.
Si vous devez laisser la personne seule pour appeler le 911 (par exemple si vous n’avez plus de naloxone disponible), et que vous êtes assez proche pour avoir l’espoir de trouver quelqu’un qui pourrait pouvoir vous venir en aide il est très important de la placer sur le côté (PLS ou position de sécurité latérale) puis suivre les directives données par le 911.
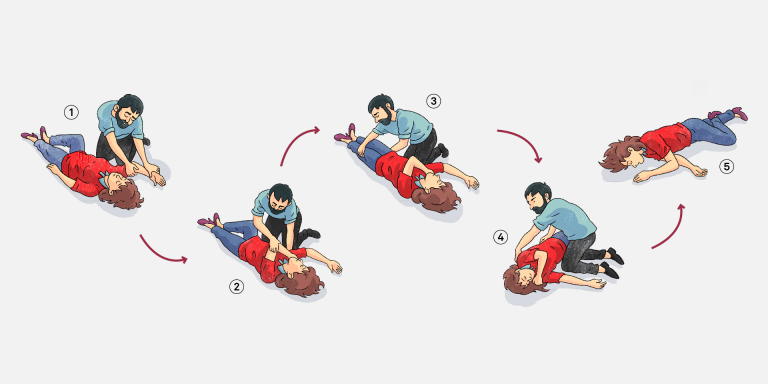
Source : Gouvernement du Québec ; Gouvernement du Québec (PDF)
Naloxone\ NARCAN©
La naloxone est un médicament antidote, capable de neutraliser temporairement les effets d'une surdose d'opioïdes, offrant ainsi aux ambulanciers le temps d'intervenir. Elle agit sur les récepteurs d'opioïdes dans le cerveau, bloquant l’accès aux opioïdes qui causent la surdose.
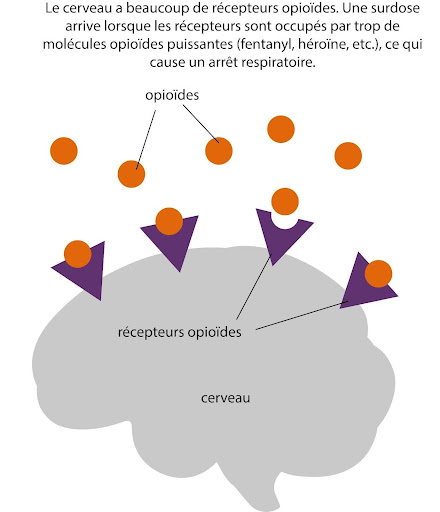
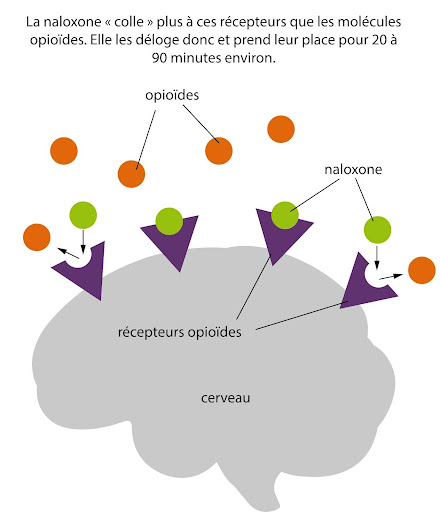
Cependant, la naloxone n'élimine PAS les opioïdes du corps ; seul le temps permettra leur élimination. Il est recommandé à la personne d’attendre avant de consommer pendant le reste de la journée, voire les 24 prochaines heures . En cas de refus de transport à l’hôpital, il est important de ne pas rester seul.
Source : INSPQ ; CIUSSS du Centre-Sud-de-l'Île-de-Montréal
Plusieurs types d’administration de la naloxone existent : le nasale et l’injectable. Toutefois, elles n’ont pas le même dosage.
 ADMINISTRATION PAR VOIE NASALE : (dose aux 3 mins jusqu’à l’arrivée des premiers répondants ou que la personne se réveille devant vous et vous parle)
ADMINISTRATION PAR VOIE NASALE : (dose aux 3 mins jusqu’à l’arrivée des premiers répondants ou que la personne se réveille devant vous et vous parle)
L’administration par voie nasale est plus simple car nécessite moins de manipulation. Il vous faudra donc :
- placer la personne sur le dos et incliner sa tête vers l’arrière en supportant son cou***
- retirer le vaporisateur de l’emballage (sans le tester!)
- insérer le bout dans une narine et appuyer fermement avec le pouce.
La naloxone sera ici absorbée par les muqueuses en environ 3 minutes.
*** Il arrive parfois lors d'une surdose de Fentanyl, que la personne devient rigide: Le cou et le torse ne seront pas malléables. Dans ce cas, il faut quand même administrer la naloxone dans la narine, même si on a pas réussi à incliner la tête.
ADMINISTRATION PAR VOIE INTRAMUSCULAIRE : (dose toutes les 3 mins jusqu’à l’arrivée des premiers répondants ou que la personne se réveille devant vous et vous parle)
L’administration par voie musculaire implique une préparation, il vous faudra donc :
- prendre la fiole de Naloxone de la trousse et faire descendre le liquide dans le bas de l’ampoule
- retirer le capuchon ou casser l’ampoule
- aspirer la naloxone (en veillant à ne pas faire entrer trop d’air)
- injecter la naloxone dans le muscle de l’épaule ou de la cuisse en respectant un angle de 90 degré
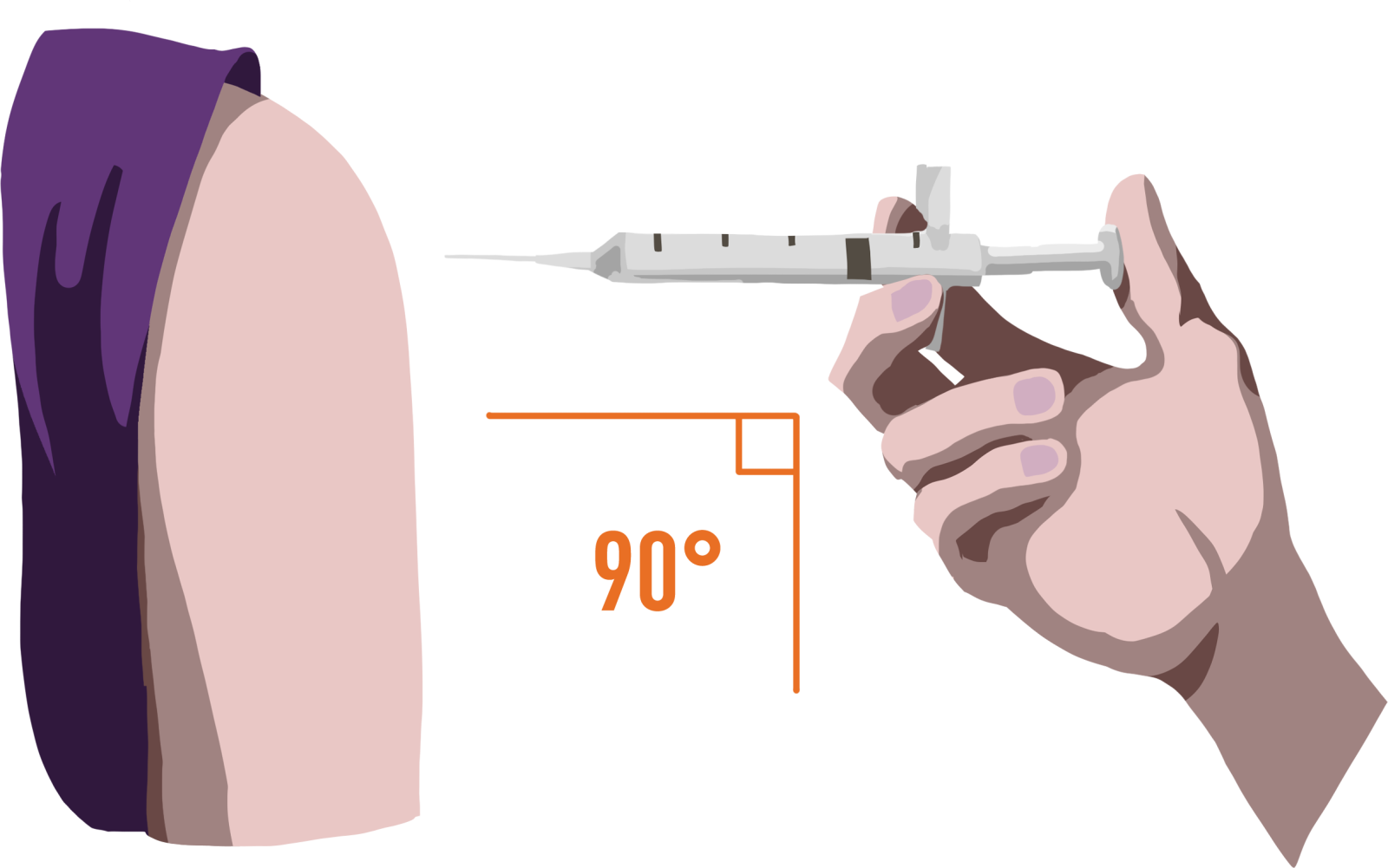
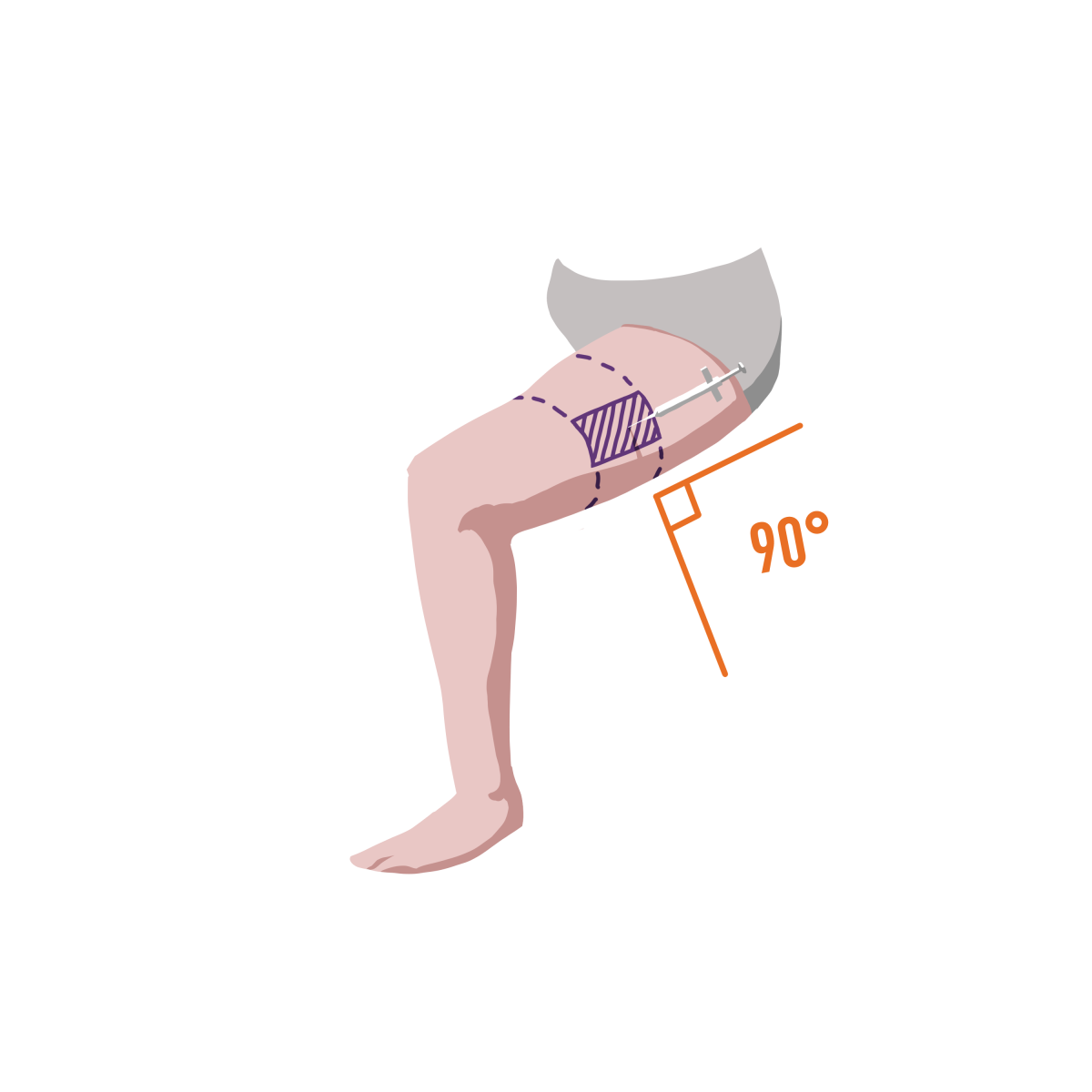
Source : Gouvernement du Québec
Selon le rapport de l’INESS Réanimation en contexte de surdose d’opioïdes dans la communauté d’octobre 2023, la naloxone intranasale semble aussi efficace que la naloxone intramusculaire pour renverser unesurdose d’opioïdes.
Source : INESSS
Les effets de la naloxone peuvent durer de 20 à 90 minutes, selon la quantité et la puissance de l'opioïde consommé par la personne en surdose (quantité, pureté, présence de fentanyl ou non, etc.).
Source : Gouvernement du Canada
La naloxone a normalement une durée de vie de 2 ans. Elle peut tout de même être utilisée après sa date de péremption mais aura perdu un peu d’efficacité. Vérifiez la date d'expiration et assurez-vous que le contenu de la pochette n'est pas abîmé. À noter, il ne faut pas remplir les seringues de naloxone à l'avance, car une fois dans la seringue, la naloxone est utilisable pendant 24 heures seulement.
On recommande de ne pas exposer la naloxone au soleil et d'essayer autant que possible de la conserver à l'ombre. Si possible, stockez la naloxone dans un chandail ou un sac à dos.
Pareillement, il est recommandé de protéger sa trousse du froid, car la naloxone est un liquide et donc susceptible au gel. Toutefois,une fois dégelée, elle est encore utilisable bien qu’elle ait perdu en efficacité.
Source : CAMH
La naloxone peut déclencher des symptômes de sevrage si trop de naloxone est administrée, ce pourquoi on recommande de suivre le protocole qui implique un délai de 3 minutes entre chaque dose. Pour une personne accoutumée aux opioïdes, il se peut qu’elle soit inconfortable à son réveil, mais ne sera pas en sevrage si le protocole a été respecté.
Source : Le manuel Merck
On ne doit pas administrer le pulvérisateur ou les solutions injectables par voie buccale car ils n'auront aucun effet et la dose sera gaspillée. En pareille situation, il vaut mieux appeler le 911 et assurer le RCR en attendant l'arrivée des premiers secours.
Source : Croix-Rouge Canadienne
Non, la naloxone est sans danger pour les gens de tous âges, même les bébés et les animaux. Elle fait effet seulement si des opioïdes sont présents dans l'organisme.
Il est donc prudent et sans danger de toujours conserver une trousse de naloxone à portée de la main.
Source : Gouvernement du Canada
Si nous sommes en état de conscience et qu'il y a un doute de surconsommation, ou d’un effet contraire à l'effet recherché (ex: drogue contaminée) on peut s’administrer la naloxone soi même. Cependant, dans la majorité des cas, la surdose arrive rapidement, ce qui empêche l’autoadministration de la naloxone.
Nous recommandons fortement de ne pas consommer seul.e afin qu’une personne puisse agir en toute circonstance !
Source : Gouvernement du Canada
La trousse de Naloxone est gratuite et ne nécessite pas de prescription, toute personne de 14 ans ou plus peut demander une trousse de Naloxone en pharmacie. La présentation d’un justificatif peut toutefois être demandée comme la carte de bénéficiaire de la RAMQ. Jusqu’à huit trousses de naloxone peuvent être offertes chaque jour en pharmacie. Si votre pharmacie n’en a pas le jour de la demande, elle aura de 24h à 48h pour répondre à la demande.
Si vous ne voulez pas utiliser votre carte vous pouvez toujours vous approvisionner dans un organisme communautaire. Pour trouver l’organisme le plus proche, vous pouvez utiliser l’outil de recherche qui se trouve ici :
Si vous vivez ou travaillez avec une personne consommant des opioïdes, ou si vous en consommez vous même il est préférable d’avoir toujours avec soi une ou plusieurs trousses de Naloxone.
Source : Gouvernement du Québec
La réanimation cardio-respiratoire (RCR)
La réanimation cardio-respiratoire est une procédure destinée à rétablir une respiration normale après un arrêt cardiaque. Elle doit être mise en pratique dès qu'une personne cesse de respirer et/ou que son pouls diminue ou s'arrête. Aussitôt qu'on voit qu’une personne est en détresse, on contacte les secours au 911 en spécifiant que la personne est inconsciente et ne respire pas.
Voici la procédure pour appliquer une RCR :
- Placez vos doigts dans la position appropriée (environ trois doigts en dessous de l’aisselle puis au centre du sternum) et effectuez 30 compressions (au rythme d'au moins 100 compressions par minute, soit environ 2 compressions par seconde).
- Placez un coussin sous les épaules pour ouvrir les voies respiratoires.
- Donnez 2 ventilations avec une barrière de protection et de l'oxygène d'appoint.
Dès que vous le pouvez, contactez les secours au 911 et suivez leurs instructions.
Source : Croix Rouge Canadienne
Vous devez débuter la RCR immédiatement après la première dose de naloxone, sans attendre les 3 à 5 minutes. Continuez les compressions jusqu’à ce que la personne reprenne conscience ou respire par elle-même ou lorsqu’il faut redonner une dose de naloxone.
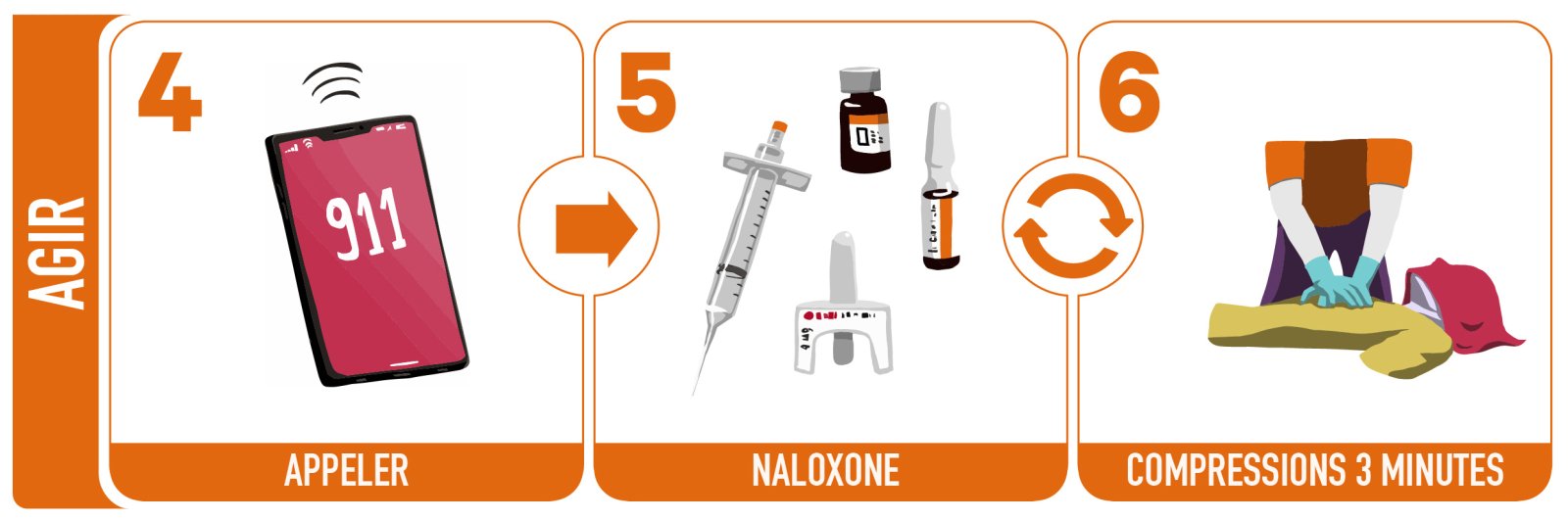
Source : INESSS (PDF)
Après le réveil
Il faut toujours appeler le 911 lorsqu’on est témoin de surdose afin de s’assurer que la situation soit prise en charge. Seul un professionnel de la santé peut constater qu’une personne est hors danger après avoir vécu une surdose. Même si une personne reprend conscience, il est important qu’elle reste sur place afin qu’elle soit évaluée et d’éliminer d’autres facteurs de danger.
Source : Gouvernement du Québec
Le protocole est simple en cas de suspicion de surdose : il faut appeler le 911 et administrer la naloxone. Les secours seront une ressource pour vous accompagner dans l’administration du RCR si vous n’êtes pas formé pour le faire.
Après consultation par les secours, si la personne ne veut toutefois pas aller à l'hôpital, c’est son libre choix. Mais vous pouvez proposer votre aide de différentes manières :
- Vous pouvez vous proposer pour rester avec elle et aller chercher d'autres trousses de naloxone.
- Si vous ne pouvez pas rester avec elle, vous pouvez lui proposer de l’accompagner dans un organisme communautaire et expliquer la situation à des intervenants.
- Enfin, si la personne ne veut pas de votre compagnie, rappelez lui qu’elle peut retomber en surdose donc qu’il est plus sécurisant pour elle de rester dans un endroit public ou avec un ami ayant de la naloxone et surtout de ne pas consommer de nouveau dans les prochaines heures.
Source : Éducaloi
Quand vous êtes témoin d’une surdose, il est normal de :
- Ressentir un niveau élevé de stress et d'anxiété.
- Éprouver un sentiment de peur intense.
- Subir une forte réaction physique.
- Éprouver un sentiment de culpabilité.
- Se remettre en question.
- Vivre de la colère ou un sentiment d'injustice ou d'inachèvement.
- Avoir des flashbacks ou faire des rêves en lien avec la surdose.
On vous conseille d'aller chercher du soutien auprès de vos proches, mais également auprès d'organismes communautaires, dans le CISSS ou CIUSSS de votre région. Il est recommandé de consulter votre médecin, de recourir à un programme d'aide aux employés (si la surdose a eu lieu sur votre lieu de travail) et de contacter les ordres de psychologues et travailleurs sociaux.
Consultation téléphonique visant à offrir des conseils et à référer vers des ressources appropriées.
Téléphone : 811
- Option 1 : Info-Santé pour des conseils en santé
- Option 2 : Info-Social pour des conseils psychosociaux
- Option 3 : Guichet d’accès à la première ligne - Ligne réservée aux personnes sans médecin de famille.
Services bilingues, gratuits, 24 heures par jour, 7 jours par semaine.
Info-Santé 811
Guichet d’accès à la première ligne (GAP)
Source : Gouvernement du Québec
Lois
La Loi du bon samaritain protège toute personne qui agit au meilleur de ses connaissances et avec de bonnes intentions. Elle protège toute personne appelant pour de l’assistance médicale/policière lors d’une situation de surdose d'éventuelles charges reliées à la possession de drogues pas compris la phrase . Elle s’applique aussi à toute personne présente sur les lieux, pas seulement la personne qui appelle le 911.
Source : Gouvernement du Québec ; Équijustice
Au Québec, en vertu de la Loi sur les bons samaritains secourant les victimes de surdose, tu es protégé légalement si tu administres de la naloxone pour aider en cas de surdose.
Source : Gouvernement du Québec
Organismes ressources
Répertoire pour trouver son Centre intégrés de santé et de services sociaux ou son centre intégré universitaire de santé et de services sociaux de sa région.
Trouver votre centre intégré de santé et de services sociaux (CISSS)
La Régie de l'assurance maladie du Québec administre les régimes publics d'assurance maladie et médicaments et rémunère les professionnels de la santé.Toutes les informations concernant l’assurance maladie, l’assurance médicaments, les programmes d’aide et plus encore sont disponibles par téléphone ou en ligne.
Téléphone (sans-frais) :1 800 561-974
Ligne téléphonique d’urgence pour toute situation où la vie d'une personne est en danger.
Services bilingues, gratuits, 24 heures par jour, 7 jours par semaine.
Téléphone : 911
Aide par téléphone et sur le web pour orienter les personnes vers les organismes et services du Grand Montréal.
Service gratuit, confidentiel et multilingue.
Est et Nord-du-Québec
- Régions: Abitibi-Témiscamingue, Centre-du-Québec, Côte-Nord, Capitale-Nationale, Chaudière-Appalaches, Mauricie, MRC Haute-Yamaska, Nord-du-Québec
- Téléphone : 211
- Clavardage en ligne
- Lundi au vendredi, de 8 h à 20 h
- Samedi et dimanche, de 8 h à 15 h 30
Ouest du Québec
- Régions : Lanaudière, Laurentides, Laval, Montérégie, Montréal
- Téléphone : 211
- 7 jours sur 7, de 8 h à 18 h
- Clavardage en ligne
- Lundi au vendredi, de 8 h à 18 h
- Samedi et dimanche, de 8 h à 15 h 30
Les centres de prévention du suicide (CPS) jouent un rôle essentiel pour prévenir le suicide dans leur communauté, accueillant toutes les demandes d’aide et répondant à vos questions. L’Association québécoise de prévention du suicide (AQPS) offre un bottin des ressources pour recherche l’un de ces centres par région du Québec.
Aide par téléphone ou par messagerie texte aux personnes touchées par le suicide, incluant toute personne pensant au suicide, s’inquiétant pour une personne proche ou vivant un deuil.
Services bilingues confidentiels, anonymes et gratuits, 24 heures sur 24, 7 jours sur 7.
Le 9-8-8 est un nouveau numéro de téléphone d’urgence pancanadien pour les services de suicide et de prévention du suicide, disponible sans frais partout au Canada:
Téléphone (sans frais) : 1 866 APPELLE ou 1 866 277-3553
Messagerie texte : 535353
Organisme regroupant une vingtaine de centres d’intervention de crise du Québec et rendant disponible la liste de ses membres.Service gratuit
Consultation téléphonique visant à offrir des conseils et à référer vers des ressources appropriées.
Téléphone : 811
- Option 1 : Info-Santé pour des conseils en santé
- Option 2 : Info-Social pour des conseils psychosociaux
- Option 3 : Guichet d’accès à la première ligne - Ligne réservée aux personnes sans médecin de famille.
Services bilingues, gratuits, 24 heures par jour, 7 jours par semaine.
Site internet - Guichet d’accès à la première ligne (GAP) numérique





